Postcommotionelt syndrom (PCS)
Postcommotionelt syndrom (PCS), også kendt som længerevarende hjernerystelse, opstår som en efterreaktion på en hjernerystelse i forbindelse med et lukket hovedtraume. Postcommotionelt syndrom kommer til udtryk ved en bred vifte af fysiologiske og psykologiske symptomer herunder hovedpine, søvnbesvær, svimmelhed og adfærdsændringer, ofte ledsaget af angst og tristhed. Forskning peger på, at symptomerne senere i forløbet vedligeholdes af flere ting herunder uhensigtsmæssige tanke- og adfærdsmønstre, som igen kan opretholde og forstærke smerter, søvnproblemer og kognitive vanskeligheder såvel som negative følelsesmæssige tilstande. Behandlingen, som tilpasses relevante faktorer og mekanismer hos den enkelte, giver redskaber til at tilpasse sig og kompensere for vanskelighederne, hjælper med at finde et passende niveau af aktivitet og anstrengelse, samt gør én i stand til at reducere uhensigtsmæssige håndteringsstrategier, overdrevne tanker og følelsesmæssige reaktioner. Over tid bevirker terapien forbedret funktionsniveau, øget livskvalitet og færre plager.
Ønsker du en samtale med en af vores psykologer om postcommotionelt syndrom?
Kontakt os for at aftale en tid eller lad os ringe til dig.
Hvad er postcommotionelt syndrom?
Hvert år får omkring 25.000 danskere en hjernerystelse. En hjernerystelse er en tilstand, hvor der ses følgesymptomer efter slag mod kraniet, men hvor der ikke nødvendigvis kan påvises varige fysiske skader på hjernen eller det omkringliggende væv. De hyppigste følgesymptomer efter et let hovedtraume er akut svimmelhed, hovedpine og kvalme. Hos langt de fleste forsvinder følgeproblemerne hurtigt igen, men for 10-15 pct. bliver problemerne mere langvarige. Her kan symptomerne ende med at få omfattende, negativ indflydelse på personens livskvalitet og funktionsevne og blandt andet påvirke evnen til at passe skole, arbejdsliv og sociale relationer.
Postcommotionelt syndrom, eller PCS, er altså en tilstand, der dækker over disse langvarige følgevirkninger af et let hovedtraume. For at leve op til de diagnostiske kriterier for lidelsen i den europæiske diagnostiske manual ICD-10, skal man have plager inden for mindst tre af de listede symptomdomæner, og disse skal være til stede senest fire uger efter traumet og vare i mindst 12 måneder. I modsætning til den europæiske ICD-10 inkluderer den amerikanske diagnose i DSM-V også overdreven bekymring over plagerne og intolerance for alkohol som symptomkriterier.
- Fysiske symptomer
- Hovedpine
- Svimmelhed
- Balanceproblemer
- Lydoverfølsomhed
- Lysoverfølsomhed
- Træthed eller øget trætbarhed
- Følelsesmæssige symptomer
- Irritabilitet eller aggressivitet
- Tristhed
- Nervøsitet eller oplevelse af at være mere emotionel (stærke, svingende følelsesudbrud)
- Kognitive symptomer
- Koncentrationsbesvær
- Hukommelsesproblemer
- Oplevelse af mental sløvhed
- Søvnbesvær
- Indsovningsbesvær
- Opvågninger
- Mindre søvn end normalt
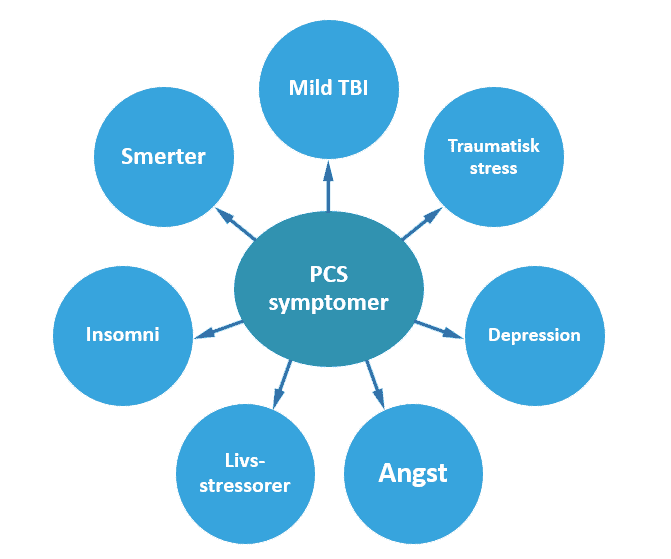
Ovenstående figur viser blot nogle af de hyppigste symptomer. Herudover oplever mange klienter kognitive symptomer, såsom nedsat evne til at præstere i mentale opgaver, reduceret stress-tolerance, apati og nedsat spontanitet. Særligt den nedsatte evne til mental præstation afføder også psykiske efterreaktioner såsom ulykkesfølelse, opgivenhed og tristhed.
I kølvandet på disse følgevirkninger ses det derfor også ofte, at mange individer udvikler tanker om eget mindreværd, manglende evner eller manglende tro på bedring af de aktuelle PCS-symptomer. Det er således heller ikke ualmindeligt, at patienten kan udvikle egentlig angst eller depression, samt opleve reduceret livskvalitet som følge heraf.
Forekomst af efterreaktion på hovedtraume
Selvom hjernerystelser oftere ses blandt yngre mænd, synes post-commotio syndrom alligevel at være hyppigst forekommende blandt kvinder. Forstyrrelserne opstår oftest umiddelbart efter hovedtraumet, men kan i nogle tilfælde opstå som forsinkede reaktioner.
Omkring 25 pct. af dem, som pådrager sig en hjernerystelse, har symptomer i op til 6 måneder efter traumet, mens 10-15 pct. fortsat har symptomer mindst 1 år efter. Ifølge Hjernerystelsesforeningen vil de fleste med postcommotionelt syndrom komme sig inden for 1-2 år, omend nogle patienter fortsat vil have en del vedvarende følgevirkninger selv efter 2 år. Forskning peger desuden på, at korrekt behandling tidligt i forløbet er afgørende for at undgå længerevarende symptomer.
Årsager til postcommotionelt syndrom
Hvorvidt det er tale om et reelt neurologisk syndrom har været debatteret i mere end 100 år, og der er fortsat usikkerhed og mange meninger herom. Umiddelbart efter hjernerystelsen er der sandsynligvis en del fysiologiske ændringer, såsom funktionelle eller kemiske forstyrrelser. Scanninger med MR og CT af hjernerne hos dem, der har vedvarende plager, har dog ikke systematisk kunnet påvise skader eller ændringer i hjernen. Imidlertid er der ingenting som tyder på, at vanskelighederne er indbildte. Blandt andet er der udført større neuropsykologiske undersøgelser, hvor personer med post-commotio syndrom både rapporterer problemer med opmærksomhed og hukommelse og samtidig klarer sig dårligere på neuropsykologiske tests af disse kognitive domæner.
Fraværet af fund af fysiologiske forandringer har ført til mange undersøgelser af andre faktorer, herunder psykologiske, som kan bidrage til at forklare de fysiske, kognitive og emotionelle følgevirkninger, som mange patienter oplever. Denne forskning har vist, at PCS-plager kan efterlignes eller forstærkes af posttraumatisk stress, angst, smerter, depression, søvnforstyrrelser og socialpsykologiske faktorer på et hvilket som helst tidspunkt i rekonvalescensprocessen.
Dette peger på et kompliceret samspil, hvor mange faktorer har en indvirkning på udviklingen af tilstanden. I tråd hermed har man fundet, at den gruppe, som udvikler PCS, i udgangspunktet har en større prædisposition for at udvikle depression sammenlignet med en kontrolgruppe. Omvendt øger PCS risikoen for depression betydeligt i det første år efter hovedskaden, hvorfor depression igen er medvirkende til at forværre alvorligheden af PCS-symptomerne. Flere andre fund synes at bekræfte denne antagelse om, at langvarige plager ikke alene kan tilskrives forhold ved det egentlige hovedtraume.
Blandt andet er syndromet mere almindeligt forekommende hos kvinder end mænd, selv om mænd er mere udsat for hovedskader og også mere alvorlige hovedskader end kvinder. Derudover udgør psykiske udfordringer, såsom angstlidelser og depressive episoder, der er til stede før slaget, en væsentlig risikofaktor for alvorlige senfølger. Andre faktorer, der synes at være associerede med forekomsten af postcommotionelt syndrom er blandt andet alderdom, tendens til ængstelighed og kognitive bias såsom negative forventninger til forløbet (Chen et al., 2020).
Endvidere har amerikansk forskning i postconcussion syndrome, som det hedder på engelsk, vist, at PTSD-symptomer, som opstår efter hændelsen, øger risikoen for PCS hos personer i militæret, veteraner og civile. De fleste eksperter på området har derfor konkluderet, at psykologiske faktorer spiller en vigtig rolle for symptomernes udvikling (Chen et al., 2020; Potter & Brown, 2012).
Desuden menes symptomer, der varer mere end tre måneder efter det lette hovedtraume, ikke at kunne forklares af noget patofysiologisk. Således spekuleres det, at fysiologiske forandringer i hjernen kan vedligeholdes delvist som følge af, hvordan man håndterer de fysiologiske følgevirkninger. Det er bl.a. blevet foreslået, at direkte effekter af det fysiske traume bidrager til den tidlige forekomst af PCS, mens vedligeholdelsen af symptomerne i tiden efter traumet i langt højere grad skyldes psykosociale faktorer, der enten er indirekte eller helt uafhængige af hjernerystelsen (Potter et al., 2016; Potter & Brown, 2012).
På kort sigt kan en kombination af angst, stress og uhensigtsmæssig coping således være med til at vedligeholde eller forstærke symptomerne efter hovedskaden. På længere sigt kan personens egen selvopfattelse, tankemønstre og adfærd, samt måden hvorpå personen opfattes af andre, være med til at fastholde symptomerne.
Hos Psykologerne Johansen & Kristoffersen er vi eksperter i kognitiv adfærdsterapi og tilbyder behandling af postcommotionelt syndrom tilpasset den enkelte. Hvis du er interesseret i at vide mere, er du meget velkommen til at kontakte vores klinikker på Frederiksberg i København og i Aarhus.
Vedligeholdende faktorer ved post-commotio syndrom
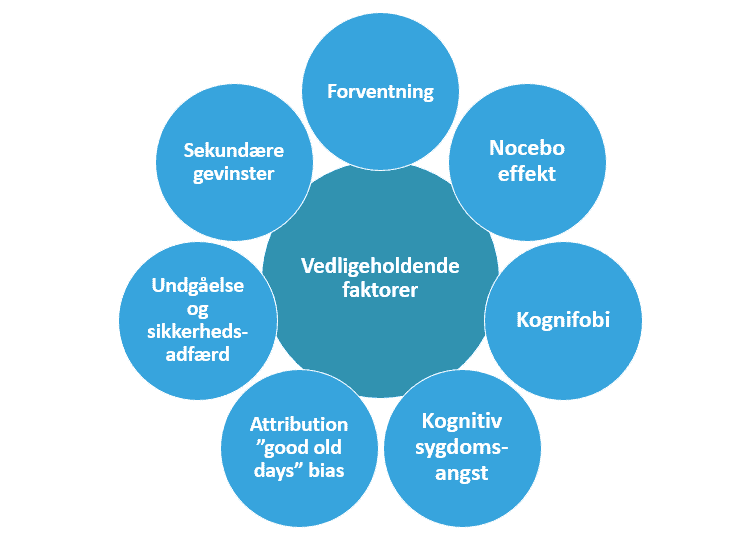
Som belyst i ovenstående afsnit antages det, at tilstanden vedligeholdes af flere forskellige faktorer, som ikke kan begrænses til den fysiologiske forandring. Blandt de mest almindelige vedligeholdende faktorer er:
- Overdreven opmærksomhed på symptomer, hvilket medfører en uhensigtsmæssig oversensitivitet.
- Undgåelse af aktiviteter og udvikling af sikkerhedsadfærd, der hindrer genoptagelse af en normal hverdag.
- Positiv bekræftelsesbias, fx overbevisning om egen utilstrækkelighed, der gentagende bliver bekræftet pga. manglende konfrontation med det, der forsøges undgået.
- Forveksling af symptomer på hjerneskade med symptomer på andre psykiske lidelser, fx angst eller depression, der således ikke behandles korrekt.
Mange patienter har yderligere klare forventninger til dem selv, deres tilstand og muligheden for bedring, og er ofte plaget af manglende tiltro og pessimisme. Dette kan fx komme til udtryk ved en manglende tro på, at behandling reelt kan skabe bedring af tilstanden. Hertil kommer, at nogle patienter oplever en egentlig nocebo-effekt, hvor deres negative forventninger i sig selv medfører en mere negativ oplevelse. Dette sker, når klienten har så stærk en forventning om, at de vil opleve forværring eller bivirkninger, at disse frygtede bivirkninger reelt opleves. Det er således centralt at forventningsafstemme i begyndelsen af terapien, således at baggrunden, fremgangsmåden og evidensen for terapien klargøres.
Mange klienter foretager desuden en uhensigtsmæssig attribuering, hvor alle dårligdomme, negative oplevelser og symptomer tilskrives hjernetraumet, der således får en uhensigtsmæssig stor forklaringsværdi. Samtidig kan erindringer om egne præstationer før traumet være fejlagtige pga. såkaldt “good old days”-bias.
Denne ’de gode gamle dage’-skævvridning af hukommelsen resulterer nemlig i en overvurdering af ens præmorbide funktion (Iverson et al., 2009), hvorfor man let kommer til at undervurdere vanskeligheder, der faktisk også var til stede før traumet. Således vil symptomer, såsom aldersbetinget forværret hukommelse, opleves som endnu værre, fordi den sammenlignes med den “perfekte” hukommelse før uheldet (Potter & Brown, 2012).
En tredje vedligeholdende faktor er undgåelses- og sikkerhedsadfærd, som opstår ved angst for at opleve forværring af de aktuelle symptomer. Mens undgåelsesadfærden refererer til en direkte undgåelse af angstprovokerende situationer (fx situationer, hvor personen risikerer en fysisk eller psykisk belastning), refererer sikkerhedsadfærden til al kompenserende adfærd, der udføres som forsøg på at minimere angsten. Det kan fx være, at individet helt undgår at handle ind, eller kun gør det, hvis partneren på forhånd har forberedt en udførlig indkøbsliste og bærer alle indkøbsposerne på vejen hjem. I tilfælde, hvor individer helt undgår aktiviteter, der frygtes at kunne udløse eller forværre hovedpine eller migræne, er der tale om såkaldt kognifobi. I andre tilfælde opstår egentlig sygdomsangst, dog ofte med særligt fokus på symptomer, der typisk hænger sammen med PCS.
Endelig ses det, at der kan være sekundære gevinster ved tilstanden, hvorfor nogle kan opleve tvivl ved udsigten til behandling. Mange oplever en, om end ofte ubevidst, gevinst ved at befinde sig i sygdomstilstanden, såsom adgang til særlig omsorg, lettelse af stressniveauet, mindskede krav i hverdagen og lignende. Dette er også relevant at diskutere sideløbende med behandlingen, idet nogle klienter oplever en form for tab i forbindelse med bedring af tilstanden.
Opsummering af PCS
Den bedste måde at beskrive post-commotio syndrom på, synes måske at være som en række symptomer og problemer med diverse underliggende årsager, som forekommer efter et traume mod hoved eller nakke. Uanset de multifaktorielle og komplekse samspil, der underligger plagerne, er det væsentlige, at de er reelle for dem, der oplever dem, og at de har en direkte negativ indflydelse på deres funktionsevne og livskvalitet. Med hensyn til behandlingen er det derfor vigtigt, at der følges en individuelt tilpasset tilgang. I denne søger psykologen at afdække de unikke faktorer, som er vigtige for den enkelte, skræddersyr kompensatoriske strategier og tilpasninger til de aktuelle situationer og funktionsforstyrrelser, identificerer og udfordrer overdrevne eller fejlagtige antagelser, tanker, følelser og strategier samt søger en forsigtig og gradvis tilbagevenden til det normale liv.
Behandling af post-commotio syndrom med kognitiv adfærdsterapi
Kognitiv adfærdsterapi, som vi anvender hos Psykologerne Johansen og Kristoffersen, er den mest anvendte psykoterapiform til behandling af adfærdsmæssige og emotionelle forstyrrelser som følge af milde hovedtraumer (Chen et al., 2020). Trods begrænset forskning indenfor feltet har flere studier kunne påvise god effekt ved behandling af postcommotionelt syndrom med kognitiv adfærdsterapi; blandt andet har undersøgelser vist en signifikant reduktion af symptomer på depression og angst, samt en fremmelse af den sociale integration efter behandlingen (Chen et al., 2020). Hertil kommer undersøgelser, der viser, at behandlingen potentielt kan have gavnlig effekt på udmattethed, vrede og indlæringsevne; udfordringer, som typisk er stærkt generende for patienter med PCS (Chen et al., 2020; Potter et al., 2016).
Selvom behandling med kognitiv adfærdsterapi ikke som sådan kan fjerne de fysiologiske forandringer efter traumet, kan behandlingsformen altså alligevel forbedre det generelle funktionsniveau. Mens nogle klienter har oplevet fuld symptomfritagelse efter behandlingen (Potter et al., 2016), oplever andre en kraftig reduktion af symptomer, en forbedret funktionsevne og et udvidet repertoire af værktøjer til at håndtere vanskeligheder i dagligdagen. Vigtigst af alt synes terapien at bidrage til, at mange klienter rapporterer om en øget livskvalitet efter behandlingen (Chen et al., 2020; Potter et al., 2016). Dette understreger samtidig en vigtig pointe omkring behandlingen af PCS; netop at det funktionelle udfald, såsom evnen til at gå på arbejde, sandsynligvis i lige så høj grad afhænger af den subjektive vurdering af symptomerne og af oplevelsen af egen situation, som af den neurofysiologiske funktion (Potter & Brown, 2012).
Med afsæt i ovenstående kan en forandring i klientens egen opfattelse altså potentielt foranledige nye handlemuligheder, og omvendt kan de oprindelige overbevisninger have været medvirkende til en forværring af tilstanden. Det er meget sandsynligt, at positive forandringer i tanke- og adfærdsmønstre kan være med til at reducere både forekomsten, men også selve oplevelsen af de fysiologiske symptomer, såsom dårlig søvn og hovedpine. Et godt eksempel på denne effekt er, at mange oplever, at deres hovedpine er værre, når de er stressede, eller at dårlig søvn forværrer eksisterende koncentrationsbesvær (Potter & Brown, 2012).
Et endeligt argument for brugbarheden af kognitiv adfærdsterapi er dens effektivitet, som gang på gang afspejles i optimistiske forskningsresultater, der taler for terapiens anvendelse. Netop det evidensbaserede grundlag har gjort terapien til den foretrukne behandlingsform ved en lang række psykiske tilstande, som har overlappende symptombilleder med post-commotio syndrom. Blandt andet har terapien vist sig effektiv i behandlingen af koncentrationsbesvær, søvnforstyrrelser og affektlabilitet, som også er karakteristiske træk ved post-commotio syndrom. Således anvendes evidensbaserede terapeutiske teknikker, som har modtaget bred anerkendelse i den kliniske verden.
Elementer i den evidensbaserede behandling
Evidensbaseret behandling af postcommotionelt syndrom inddrager flere elementer, som benyttes i varierende grad, afhængigt af, hvor man er i forløbet. Behandlingen tager altid afsæt i individuelle hensyn, hvorfor der sikres et individuelt tilpasset forløb.
Følgende evidensbaserede elementer indgår i den kognitiv adfærdsterapeutiske behandling:
- Kognitiv adfærdsterapi, herunder psykoedukation, Acceptance & Commitment Therapy (ACT), og stresshåndtering
- Selvforvaltning
- Adfærdsaktivering
Selvom de ovenstående elementer præsenteres som adskilte, er det vigtigt at notere sig, at de i praksis optræder som integrerede elementer, der adresseres løbende gennem terapien. Således opnås en effektiv behandling med et bredt fokus.
Psykoedukation udgør et vigtigt element I starten af behandlingsforløbet, idet tidlig, grundig og korrekt information om hovedtraumer og hyppigt forekommende følgevirkninger er afgørende i forebyggelsen og bedringen af tilstanden. Derudover arbejdes der med Acceptance & Commitment Therapy (ACT), hvori klientens oplevelse af egen livssituation og lidelse efter traumet belyses. I denne del af terapien diskuteres det, hvordan lidelse kan forstås som en del af livet, samt hvordan tilstanden kan håndteres på mere eller mindre hensigtsmæssig vis.
Desuden har stresshåndtering, selvforvaltning og adfærdsaktivering en afgørende betydning for bedringen af tilstanden. Formålet med førstnævnte er at strukturere hverdagsopgaver og dagligdagen, samt at identificere tanker og adfærd, som bidrager til oplevelsen af stress. Med fokus på selvforvaltning ønsker terapeuten at facilitere og styrke færdigheder hos klienten, så denne bliver I stand til at tilrettelægge og gennemføre opgaver, oplever øgede ressourcer og kan tage større ansvar for eget liv. Dertil har adfærdsaktiveringen til opgave at øge klientens tiltro på egne evner, facilitere en tilbagevenden til det daglige liv og mindske negative følgevirkninger af traumet, såsom uhensigtsmæssige copingstrategier, overforsigtighed og sikkerhedsadfærd.
Endeligt vil der også blive arbejdet specifikt med enkelte symptomer, fx symptomer på angst, depression, søvnforstyrrelse mm., såfremt disse forekommer. Ubehandlet angst og depression kan også virke som stærkt vedligeholdende mekanismer, hvorfor dette bør behandles hurtigst muligt for at øge funktionsevnen efter traumet (Potter & Brown, 2012). Fund viser bl.a. at depression, udover at sænke livskvaliteten, kan forværre symptomer på post-commotio syndrom såsom søvnproblemer, nedsat aktivitet og kognitiv dysfunktion (Chen et al., 2020).
Kognitivt fokus i kognitiv adfærdsterapi
I den kognitive del af terapien udfordres tankemønstre, som er med til at vedligeholde eller forværre tilstanden. Målet er at identificere og udfordre disse uhensigtsmæssige og urealistiske tanker, således at mere realistiske vurderinger og forbedrede strategier kan udvikles. Et typisk afsæt for terapien er således klientens tanker om egen situation, idet tankerne ofte er præget af overdreven negativitet, overgeneralisering og katastrofetanker.
Et typisk eksempel på uhensigtsmæssig og urealistisk selvvurdering opstår, når klienten skal vurdere egne evner. Her ses det, at individer med PCS ofte vurderer deres kognitive vanskeligheder som værende værre og mere omfattende end de ville ses ved fx objektive kognitive tests. En sådan fejlvurdering vil ofte lede til undervurdering af egen mestringspotentiale, og det kan endvidere medføre en ubehagelig, men også overdreven ængstelse hos den berørte. Denne ængstelse kan komme til udtryk som decideret forventningsangst, præstationsangst eller overdreven selvkritisk evaluering, og med tiden kan den blive så omfattende, at det kan virke umuligt at udføre selv små daglige opgaver.
Behandlingen fokuserer således på at begrænse påvirkningen af de negative overbevisninger. En central del af terapien er at udfordre sandhedsværdien af disse forventninger til egen formåen; dels ved at skabe nye erfaringer gennem adfærdseksperimenter, dels ved at formulere alternative, mere realistiske tanker, der øger tiltroen til egne evner.
Den kognitive omstrukturering af tankemønstrene hænger således tæt sammen med den adfærdsmæssige del af behandlingen, idet klienten her får virkelige erfaringer, hvorpå de nye, mere realistiske tanker om selvet kan formuleres.
I terapien vil man desuden forsøge at mindske overdreven opmærksomhed på kropslige og kognitive symptomer. Dette opnås ved at instruere klienten i mere hensigtsmæssig opmærksomhedskontrol. Mange klienter oplever, at de efter hovedskaden bliver mere opmærksomme på deres kropslige fornemmelser, og at de generelt bruger meget energi på at ‘mærke efter’. Dette foranlediger ofte en del bekymring, fordi selv uskyldige fornemmelser kan tolkes som, at man er ved at overbelaste sig selv. Samtidig peger forskning på, at overdreven opmærksomhed i sig selv kan forværre selve oplevelsen af PCS-symptomerne, idet symptomer, der eksisterede selv før hjernerystelsen, ofte tillægges øget betydning efter hovedtraumet. Således kan klienten pludselig føle sig særdeles begrænset af vanskelighederne, selvom de altid har været til stede, og måske endda udvikle dårlig selvtillid og selvbebrejdelse på baggrund heraf (Potter & Brown, 2012). Herfor er det centralt at adressere klientens opmærksomhedsfokus tidligt i behandlingen.
Adfærdsmæssigt fokus i kognitiv adfærdsterapi
I et forsøg på at mindske den fysiske og mentale belastning efter hovedtraumet, beslutter mange at holde sig helt i ro i en periode. Denne hvileperiode kan strække sig fra få dage til måneder eller år og kan medføre et fuldstændig brud med den velkendte dagligdag. Samtidig kan dette ophør give anledning til egentlig undgåelses- og sikkerhedsadfærd, hvor alle typer af fysisk eller mental belastning kun kan udføres i et meget begrænset omfang under nøje udvalgte betingelser eller helt søges undgået. Det må dog understreges, at mens et overdrevent fokus på for hurtig igangsættelse og aktivering potentielt kan forværre tilstanden, anbefales det ikke at gøre ophør med al dagligdagsaktivitet. En to til to ugers hvile efter traumet kan være gavnligt for nogen, men herefter er det dog vigtigt gradvist at genoptage normale fysiske og mentale aktiviteter.
Forskning understreger betydningen af aktivering efter traumet, idet fysisk aktivitet og træning i de første uger og måneder efter skaden synes at kunne være med til at reducere de efterfølgende fysiske og psykiske plager. Det vurderes, at fysisk træning er gavnligt, idet det faciliterer hjernens neuroplasticitet og fremmer dannelse af nye neuroner, herunder nye neurale forbindelser i hjernen, samt er associeret med gavnlige ændringer i hjernens neurotransmittersystemer (Molteni, Ying & Gomez-Pinilla, 2002). Det er dog vigtigt, at man i den første tid undgår aktiviteter, som øger risikoen for nye hjernerystelser.
Under terapien planlægges der en gradvis tilbagevenden til normal daglig aktivitet med mulighed for at øge aktiviteten gradvist, når energien er til det. Den gradvise øgning tilsigter dels at sikre en langvarig bedring af tilstanden, dels at klienten får mulighed for at ‘realitetsteste’ de aktuelle overbevisninger om egne evner og tolerance.
Selvom genoptagelse af aktiviteter er centralt for en bedring af livskvaliteten, tages der altid hensyn til klientens aktuelle tilstand og toleranceniveau, således at symptomerne ikke forværres. Ofte er klienten plaget af erindringer om tidligere mislykkede forsøg og af minder om symptomforværrelse ved forsøg på at genoptage aktiviteter, hvorfor aktiviteten i endnu højere grad frygtes. Der lægges således stort fokus på samarbejdet mellem klient og psykolog, så den bedst mulige fremgang opnås.
I takt med adfærdseksperimenterne vil klienten typisk opdage, at tidligere overbevisninger om egne evner ikke er realistiske, og at det, der tidligere blev undgået, i stigende grad kan overkommes. Disse erfaringer, i kombination med den kognitive omstrukturering, leder ofte til en erkendelse af, at ens egen måde at håndtere, fokusere og handle på symptomerne også kan bidrage til problemstillingen på både positiv og negativ vis. Denne realisering vil ofte afføde en tro på, at problemet, fx den anstrengte livsførelse, faktisk kan ændres. På sådan vis kan klienten opnå motivation til atter at forsøge at genoptage livet helt eller delvist, sådan som det så ud før ulykken på trods af eventuelle fysiologiske ændringer.
I takt med, at mere realistiske og hensigtsmæssige tanke- og adfærdsmønstre etableres, vil der endelig dannes grundlag for mere hensigtsmæssige copingstrategier i forskellige situationer, samt en mere hensigtsmæssig regulering af de følelsesmæssige reaktioner på symptomer og andre relaterede følger af hjernerystelsen. Med tiden reduceres ængstelsen og undgåelsen af opgaver, der tidligere blev vurderet som uoverkommelige, og selvtilliden og troen på egne kognitive evner styrkes.
Hos Pykologerne Johansen og Kristoffersen er vi ekperter i kognitiv adfærdsterapi og tilbyder behandling af PCS tilpasset den enkelte. Er du interesseret i at vide mere, er du meget velkommen til at kontakte vores klinikker på Frederiksberg i København og i Aarhus.
Referencer
Chen, C-L., Lin, M-Y., Huda, M. H., & Tsai, P-S. (2020). Effects of cognitive behavioral therapy for adults with post-concussion syndrome: A systematic review and meta-analysis of randomized controlled trials. Journal of Psychosomatic Research, s. 1-9.
Iverson, G. L., Lange, R. T., Brooks B. L. & Rennison V. L. A. (2009). “Good old days” bias following mild traumatic brain injury. The Clinical Neuropsychologist, s. 1-21.
Molteni, R., Ying, Z., & Gómez‐Pinilla, F. (2002). Differential effects of acute and chronic exercise on plasticity-related genes in the rat hippocampus revealed by microarray. European Journal of Neuroscience, 16(6), 1107–1116.
Potter, S., & Brown, R. (2012). Cognitive behavioral therapy and persistent post-concussional symptoms: Integrating conceptual issues and practical aspects in treatment. Psychology Press, s. 1-25.
Potter, S., Brown, R., & Fleminger, S. (2016). Randomized, waiting list controlled trial of cognitive-behavioral therapy for persistent postconcussional symptoms after predominantly mild-moderate traumatic brain injury. Neurol Neurosurg Psychiatry, s. 1075-1083.
